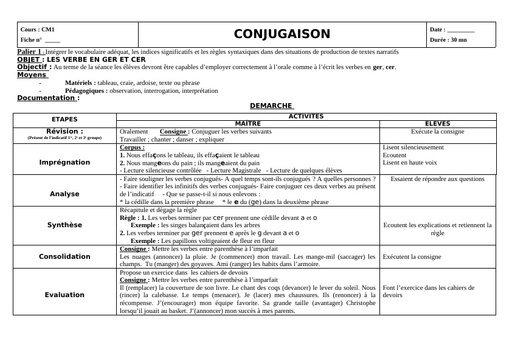
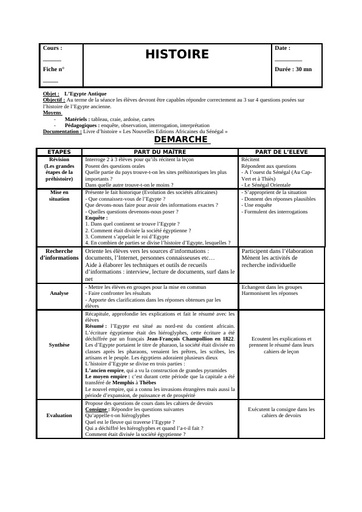
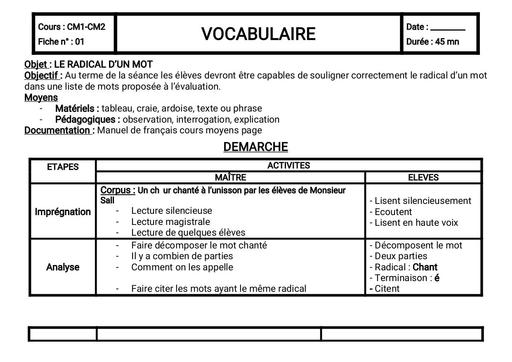
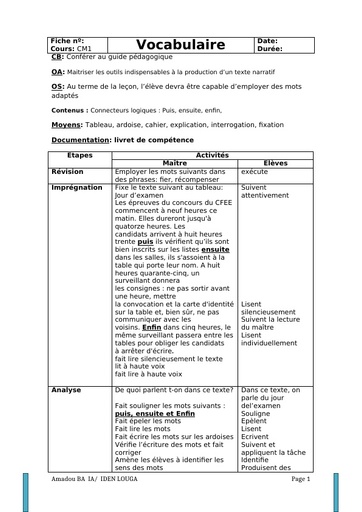
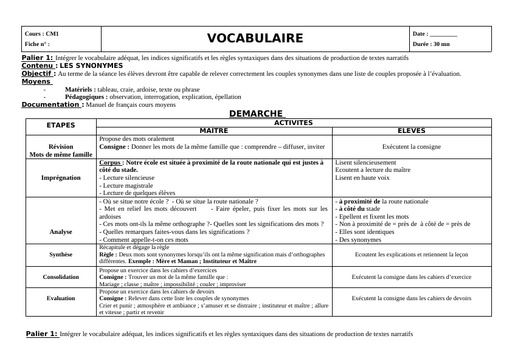
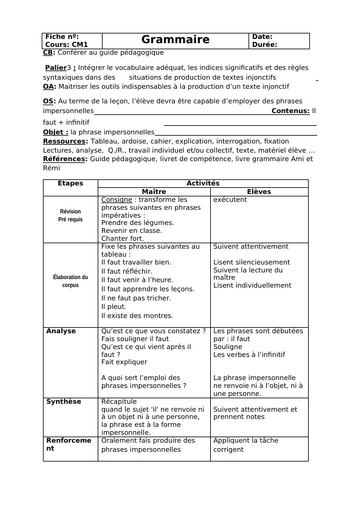
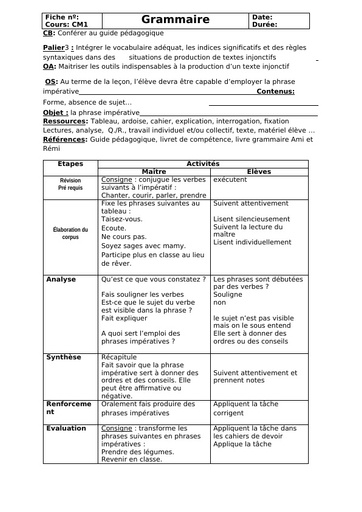
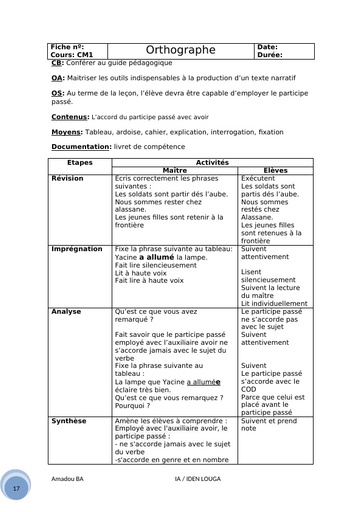
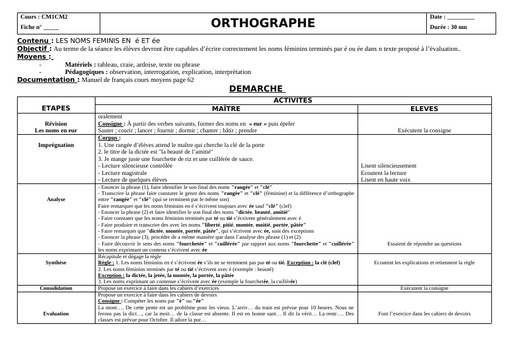
Une hépatite est une inflammation du foie causée par des substances toxiques, ou par des virus (majorité des cas). A ce jour, 5 virus provoquant une infection ciblée et une inflammation du foie ont été identifiés. Ces virus, désignés par les lettres A, B, C, D, et E, diffèrent par leur mode de transmission (féco-orale pour les virus A et E ; parentérale pour les virus B et C) et leur agressivité.
Cause
Dès que les virus atteignent le foie, ils pénètrent dans ses cellules, les hépatocytes, et s’y multiplient. Le système immunitaire qui assure les défenses de l’organisme détruit alors les cellules infectées, ce qui provoque l’inflammation du foie. Des symptômes caractéristiques de l’inflammation aiguë du foie sont éventuellement observés lors de la contamination par ces virus et peuvent durer plusieurs semaines : jaunissement de la peau et des yeux (jaunisse ou ictère), urines foncées, selles décolorées, fatigue extrême, nausées, vomissements et douleurs abdominales. Il est impossible de distinguer les différentes formes d’hépatites sur la base des symptômes de la phase aiguë de la maladie. Au contraire des virus de l’hépatite A et de l’hépatite E, les virus de l’hépatite B et de l’hépatite C peuvent conduire à un état de portage chronique, signifiant que le sujet ne se débarrasse pas du virus et peut développer de nombreuses années plus tard les complications graves d’une hépatite chronique : cirrhose et cancer du foie.
Alors que les virus des hépatites A et B ont été identifiés dans les années 1960-1970, les virus des hépatites C et E, antérieurement désignés sous le nom d’hépatites « non A- non B » ont été identifiés plus récemment, en 1989-1990.
Hépatite B
L’hépatite B est l’une des principales maladies humaines : on estime à 2 milliards le nombre de personnes ayant été infectées par le virus, dont plus de 370 millions sont des porteurs chroniques et peuvent transmettre le virus pendant des années. Les porteurs chroniques sont exposés à un risque élevé de décès par cirrhose du foie ou cancer du foie, maladies qui font environ un million de morts chaque année.
Symptômes
L’hépatite B aiguë est souvent asymptomatique, ou provoque des symptômes évoquant une grippe (perte d’appétit et troubles digestifs, nausées, vomissements, fatigue, fièvre). Une personne infectée sur trois présente les symptômes caractéristiques d’une inflammation aiguë du foie (jaunisse ou ictère, urines foncées, selles décolorées). La période d’incubation de l’hépatite B varie de 45 à 180 jours, avec une moyenne située entre 60 et 90 jours. Il est important de souligner que chez près 1 personne sur 10, et encore plus fréquemment chez le nourrisson et l’enfant en bas âge, l’hépatite B aiguë ne guérit pas et devient une infection chronique. La plupart de ces porteurs chroniques n’ont pas de symptômes apparents bien que leur foie présente des signes d’inflammation et qu’ils restent susceptibles de contaminer leur entourage.
Epidémiologie
Dans la plupart des pays en développement (en Afrique subsaharienne, dans une grande partie de l’Asie et dans le Pacifique), les porteurs chroniques représentent 8% à 15 % de la population. Dans ces régions, le cancer du foie causé par l’hépatite B figure parmi les trois premières causes de décès par cancer chez l’homme. L’Amazonie et le sud de l’Europe orientale et centrale sont également très touchés. Au Moyen-Orient et dans le sous-continent indien, les porteurs chroniques représentent 5% environ de la population. L’infection est moins courante en Europe occidentale et en Amérique du Nord, où les porteurs chroniques représentent moins de 1% de la population. En France, on estime qu’environ 300 000 personnes seraient des porteurs chroniques du virus de l’hépatite B (VHB), dont 9% seraient également co-infectées par le VIH.
Transmission
Le virus de l’hépatite B se transmet par tous les liquides et sécrétions biologiques, le plus souvent par contact sexuel et par le sang. L’hépatite B est considérée comme une maladie infectieuse extrêmement contagieuse : le virus de l’hépatite B est 50 à 100 fois plus infectieux que celui du SIDA. Les principales voies de transmission sont les contacts sexuels, les injections (toxicomanie) et transfusions à risques, la transmission de la mère à l’enfant à l’accouchement et le contact étroit avec une personne infectée. Statistiquement dans le monde, les modes de transmission les plus fréquents sont de la mère à l’enfant, entre enfants d’une même famille et par réutilisation de seringues et d’aiguilles non stérilisées.
Dans de nombreux pays en développement, la quasi totalité des enfants sont infectés par le virus. Le virus ne peut être transmis ni par l’eau ou les aliments contaminés, ni par simple contact sur les lieux de travail.
Traitement
Il n’existe pas de médicament permettant de traiter une hépatite aiguë pour améliorer les chances de guérison. L’efficacité des produits dits hépatoprotecteurs (protégeant le foie) n’est pas démontrée. La personne infectée doit attendre que le système de défense de son organisme vienne naturellement à bout des virus. Aussi longtemps que la guérison n’est pas intervenue, les liquides et sécrétions naturelles du corps - sang, sperme, sécrétions vaginales, salive - restent contagieux. Une fois l’hépatite guérie, le foie retrouve un état normal et le patient est alors protégé toute sa vie contre cette maladie.
L’hépatite B chronique est traitée chez certains par l’Interféron-alpha et par des médicaments anti-viraux spécifiques comme la Lamivudine, l’Adefovir ou l’Entecavir, mais il s’agit de traitements dont le coût se chiffre en milliers d’Euros auxquels les malades des pays en développement ne peuvent accéder. De plus, des virus résistants se développent fréquemment lors de ces traitements. En cas de cirrhose, une greffe du foie peut être pratiquée.
Le vaccin
En raison de la faible efficacité des traitements, la vaccination contre l’hépatite B est la principale mesure fiable et importante pour se protéger de cette maladie. Depuis 1981, on dispose de vaccins anti-hépatite B très efficace, dont un mis au point à l’Institut Pasteur (GenHevac B). Trois injections de ce vaccin confèrent à 98% des personnes vaccinées une protection contre une infection par le virus de l’hépatite B. Chez 90% des personnes vaccinées, cette protection dure au moins 10 ans, probablement même toute la vie. Ce vaccin de surcroît prévient la survenue des graves complications que sont les hépatites aiguës fulminantes, les cirrhoses, et les cancers du foie.
A l’Institut Pasteur
Le laboratoire de Pathogenèse des virus de l’hépatite B (Institut Pasteur/Inserm 845), dirigé par Marie-Louise Michel, étudie la réponse immunitaire aux différentes protéines du virus chez des sujets infectés. Les chercheurs ont conçu un candidat-vaccin thérapeutique pour les porteurs chroniques du virus, actuellement en cours d’essai clinique sous l’égide de l’ANRS (phase II, vaccin ADN combiné aux anti-viraux). Un autre axe de recherche de l’équipe porte sur les mécanismes d’inflammation et de régénération du foie dans des modèles animaux.
Muriel Vray, au sein de l’unité d’Epidémiologie des maladies émergentes, coordonne une étude sur la couverture vaccinale des enfants de moins de 5 ans au Sénégal et en République Centrafricaine.
Christine Neuveut, au sein de l’unité Hépacivirus et immunité innée, établit l’identification des effecteurs cellulaires impliqués dans la réplication et la pathogenèse du VHB.
Hépatite C
Le virus de l’hépatite C (VHC) a été identifié en 1989 comme l’agent majeur des hépatites post-transfusionnelles antérieurement désignées sous le nom « d’hépatites non-A, non-B ».
Le VHC est classé dans un genre à part (hepacivirus) au sein de la grande famille des Flaviviridae, qui comprend également de nombreux autres virus importants sur le plan médical ou vétérinaire, comme par exemple le virus de la fièvre jaune, celui de la dengue, du Nil occidental (genre flavivirus), ou encore le virus de la diarrhée bovine (genre pestivirus). L’homme et le chimpanzé sont apparemment les seules espèces sensibles à l’infection par le virus de l’hépatite C.
Lors de la réplication du génome viral, des erreurs sont fréquentes et conduisent à la circulation d’un grand nombre d’espèces moléculaires virales dans la population humaine. On regroupe les variants viraux identifiés à ce jour en 7 génotypes qui présentent des susceptibilités variables aux traitements.
Symptômes
L’hépatite C aiguë survient après une période d’incubation moyenne de 6 à 10 semaines. Elle est majoritairement asymptomatique. Lorsqu’elle est symptomatique, les symptômes sont semblables à ceux observés au cours d’autres hépatites virales (fatigue, nausées, douleurs suivies par l’apparition d’urines foncées et d’un ictère). A ce stade, l’état général du foie, que l’on peut estimer en mesurant la concentration des transaminases dans le sang, est peu affecté. Dans de rares cas, l’infection par le VHC peut déclencher un dysfonctionnement grave du foie (hépatite fulminante).
La guérison est affirmée par l’absence de détection du virus dans le sang au-delà de 6 mois après l’infection aiguë et la présence d’anticorps anti-VHC. Il est admis que seuls 15 à 35% des hépatites C aiguës, symptomatiques ou non, vont évoluer vers une guérison, alors que 65 à 85% des patients infectés vont développer une infection chronique. Celle-ci peut conduire à une dégradation progressive du foie, conduisant à une cirrhose. En Europe et en Amérique du Nord, le risque d’une telle évolution est évalué à 20%, 10 à 20 ans après l’infection, et serait plus élevé au Japon.
Trois facteurs principaux participent au risque de cirrhose : la durée de l’infection virale chronique, l’âge au moment de la contamination, et l’association d’une consommation importante d’alcool. A partir du stade de cirrhose du foie, il existe un risque important de progression vers un carcinome hépatocellulaire, avec un taux de 1 à 4% par an. L’état de cirrhose liée à l’hépatite C représente une indication majeure de transplantation hépatique. Le développement de thérapies efficaces anti-VHC, actuellement en cours, permettra d’inhiber la réinfection du greffon sain par le VHC du patient, et donc d’augmenter la survie globale des transplantés pour cirrhose C (actuellement de l’ordre de 70% à 5 ans post-transplantation).
Epidémiologie
Les données épidémiologiques actuelles permettent d’évaluer à environ 130 à 170 millions le nombre de porteurs chroniques du virus de l’hépatite C dans le monde, avec une séroprévalence moyenne d’environ 2,2 %. Cette prévalence est variable selon les pays : très faible en Europe du Nord, plus élevée en Asie du Sud-est et en Afrique, atteignant plus de 20% en Egypte. L’Organisation mondiale de la santé (OMS) évalue à près de 350 000 le nombre des décès annuels consécutifs aux infections par le virus de l’hépatite C.
En France, on estime à environ 400 000 le nombre de personnes séropositives pour le VHC dont 65% en infection chronique, et à 4 000 le nombre de nouveaux cas d’infection par an. On estime que 24% des patients infectés par le virus de l’immunodéficience humaine (VIH) sont également infectés par le VHC. L’évolution silencieuse de la maladie et la fréquence élevée d’établissement d’infections chroniques expliquent l’existence d’un grand réservoir de sujets infectés.
Transmission
Le virus de l’hépatite C se transmet principalement par voie sanguine (transfusion, utilisation de drogues par voie intraveineuse, transplantation d’organes).
La transmission par voie transfusionnelle a été la plus répandue avant l’introduction du dépistage systématique des dons du sang en 1991 dans les pays développés, où elle est désormais maîtrisée. On estime que les injections à risque (notamment de drogues), pratiquées avec du matériel non stérile, ou la transfusion de produits sanguins contaminés sont chaque année à l’origine de 2 millions de nouvelles infections par le virus de l’hépatite C dans le monde. Le risque de transmission materno-fœtal du VHC est de l’ordre de 5% si le VHC est détectable dans le sang de la mère au moment de la naissance. Bien que la transmission par voie sexuelle soit controversée, elle n’a jamais été exclue. Les co-infections VHC / VIH sont un problème croissant dans les pays où l’épidémie d’infection par le VIH est concentrée et chez les consommateurs de drogues injectables. Il est à noter que dans environ 10% des cas d’hépatite C, aucun facteur de risque n’est retrouvé et on regroupe ces cas sous le terme d’« hépatites sporadiques ».
Le traitement
Le traitement actuel associe l’administration d’interféron-alpha pégylé et de ribavirine. Ce traitement, dont les effets secondaires peuvent être importants, n’est pas préconisé dans la phase aiguë de la maladie, qui aboutit généralement à une guérison spontanée, mais seulement dans 15 à 30 % des cas. Le traitement est administré dans le cas d’infections chroniques lorsque la fibrose hépatique devient importante. La durée du traitement (6 à 12 mois) dépend de plusieurs facteurs, dont la nature du génotype viral. Le succès du traitement est déclaré quand la virémie (dosage du virus dans le sang) reste indétectable et les transaminases durablement normalisées pendant au moins 6 mois après l’arrêt du traitement (réponse virologique soutenue). L’efficacité globale du traitement atteint 80% dans les cas d’infection par les génotypes 2 ou 3, mais est d’environ 45% dans les cas d’infection par les virus les plus résistants au traitement (génotype 1).
De nouvelles approches thérapeutiques ciblant spécifiquement le virus ont été développées au cours des dernières années, grâce à une meilleure connaissance de la structure et de la fonction des protéines virales. Ainsi, des essais cliniques récents associant l’interféron-alpha et la ribavirine à différentes petites molécules synthétisées chimiquement et destinées à bloquer spécifiquement une des enzymes du virus (notamment la protéase majeure) ont montré une augmentation très nette (20%) du taux de guérison chez des patients infectés avec le VHC de génotype 1, soit une réponse virologique soutenue d’environ 60-70%. Une tri-thérapie anti-VHC associant l’interféron-alpha, la ribavirine, et un inhibiteur chimique de la protéase majeure du VHC est maintenant disponible. Cependant le coût de cette trithérapie est très élévé (environ 40,000 €) et les malades des pays en voie en développement ne peuvent facilement en bénéficier.Par ailleurs, Différentes autres molécules anti-VHC (ciblant la polymérase ou d’autres protéines non structurales du virus) sont continuellement passées au crible des essais cliniques afin d’augmenter l’arsenal thérapeutique contre cette infection. Par ailleurs, on cherche également à developper la production de certains produits naturels qui se sont montrés efficaces contre le VHC et la recherche de vaccins thérapeutiques et préventifs est toujours en cours.
Vaccin
Il n’existe aucun vaccin à l’heure actuelle contre l’hépatite C. Ainsi, le moyen le plus efficace de lutter contre l’hépatite C réside en la maîtrise du risque de transmission nosocomiale du VHC (transfusions sanguines, injections à risque, etc) et la politique de réduction des risques chez les usagers de drogues injectables. Le dépistage des personnes à risque, notamment des personnes ayant reçu des produits sanguins avant 1992, constitue également un élément important de la lutte contre cette infection.
A l’Institut Pasteur
L’unité Hépacivirus et immunité innée, dirigée par Eliane Meurs, étudie les modes d’interaction du virus de l’hépatite C et du virus de l’hépatite B avec leur hôte commun (hépatocytes), dans le but de développer de nouvelles approches pour inhiber leur réplication, propagation et maintien dans l’hôte. Les projets principaux incluent la caractérisation des interactions du virus de l’hépatite C avec des composants de la voie d’induction de la réponse immune innée des cellules (groupe Eliane Meurs), la caractérisation des mécanismes impliquées dans l’entrée du VHC et dans son transport intracellulaire (groupe de Agata Budkowska) et la caractérisation des effecteurs cellulaires impliqués dans la réplication et la pathogenèse du VHB (groupe de Christine Neuveut).
L’unité Epidémiologie des maladies émergentes dirigée par Arnaud Fontanet effectue une étude sur l’épidémiologie et le traitement des infections par le VHC en Égypte, pays où la prévalence de l’infection par le VHC est la plus élevée au monde, atteignant 45% chez les plus de 40 ans en zone rurale. Cette équipe coordonne le site de recherche de l’ANRS sur les hépatites virales en Egypte.
L’unité d’Immunobiologie des cellules dendritiques, dirigée par Matthew Albert, est associée à ce projet, et s’intéresse notamment aux biomarqueurs associés à la guérison spontanée de l’hépatite C en phase aiguë (projet SPHINX financé par la Communauté Européenne).
Par ailleurs, un programme international de recherches sur le VHC, initié par la Direction du Réseau international des instituts Pasteur, est coordonné à l’Institut Pasteur par Pascal Pineau, de l’unité de recherche Organisation nucléaire et oncogenèse, par Vincenzo Barnaba, Angela Santoni (Université de Rome), Pénélope Mavromara (Institut Pasteur Hellénique, Athènes, Grèce) et Sergei Mukomolov (Institut Pasteur de Saint Petersbourg). Un consortium intitulé DHEVIRT (Decoding HEpatitis VIruses-Related Tumors) regroupe ces différents groupes et certains des groupes de l’Institut Pasteur, nommés ci-dessus. Ce consortium étudie les interactions entre le VHB ou le VHC et leur micro-environnement tissulaire (foie, tissu lymphoide) afin de caractériser les éléments déclenchant le processus de tumorigenèse et d’identifier des outils utilisables en clinique.