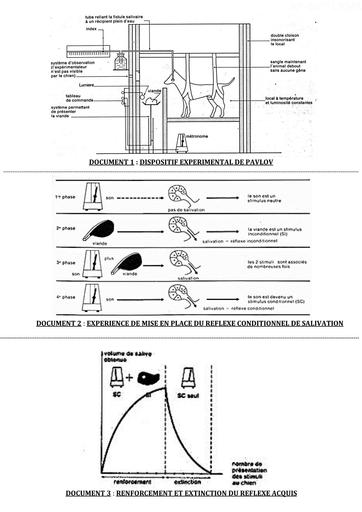
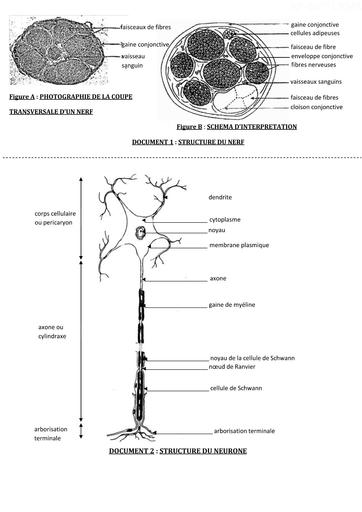
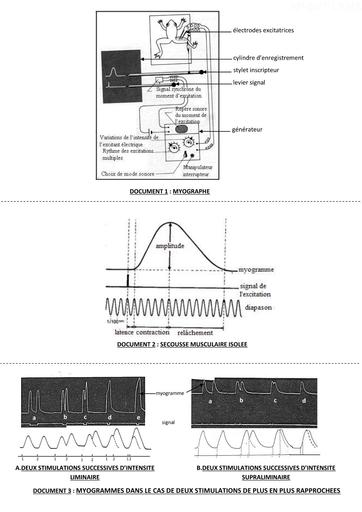
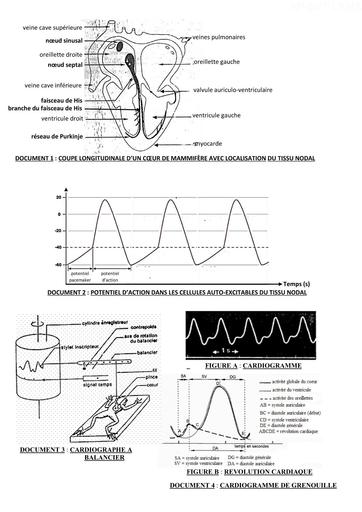
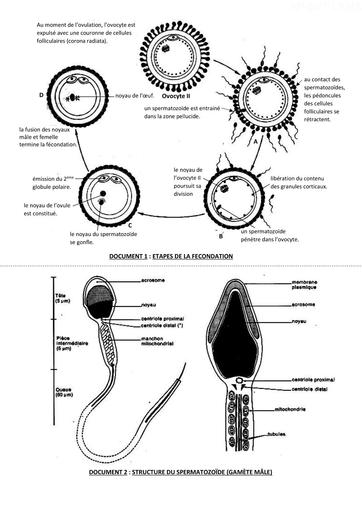
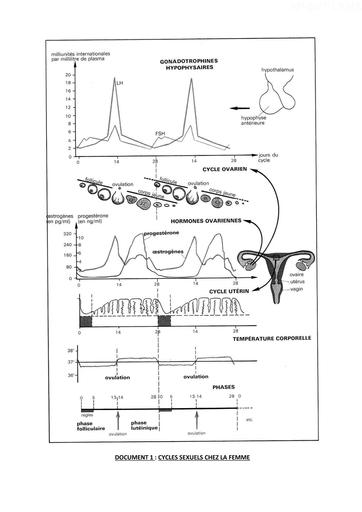
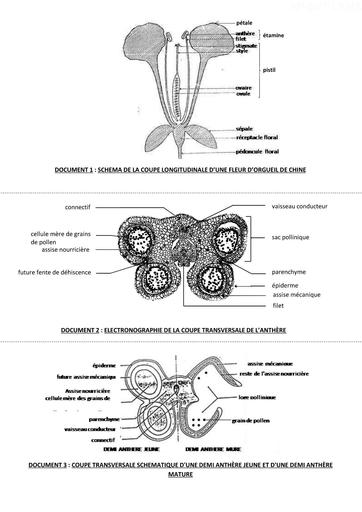
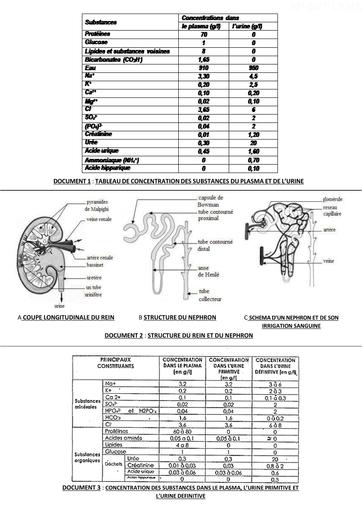
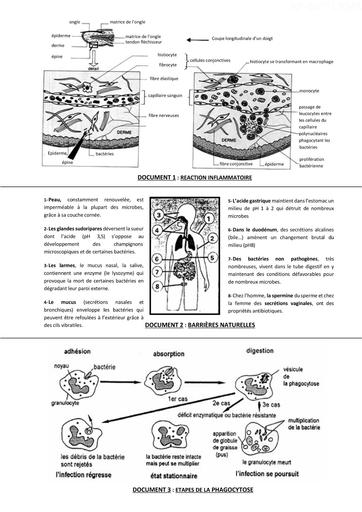
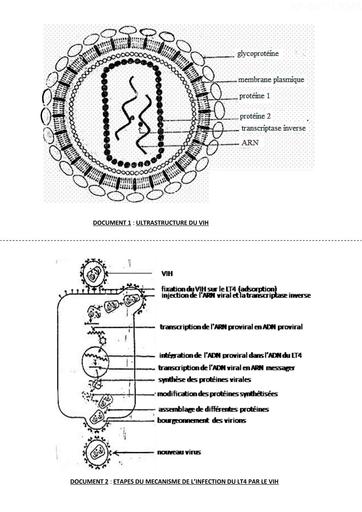
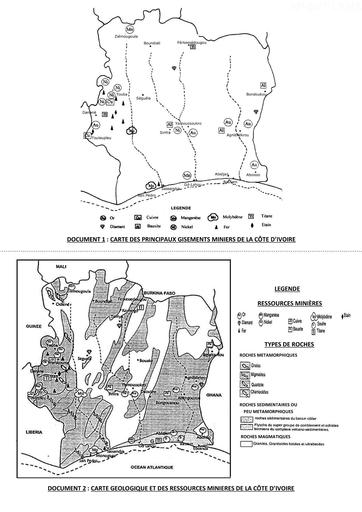
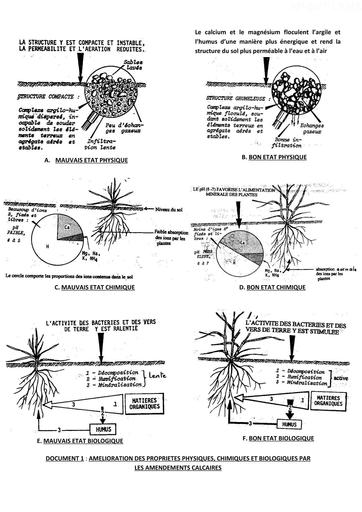
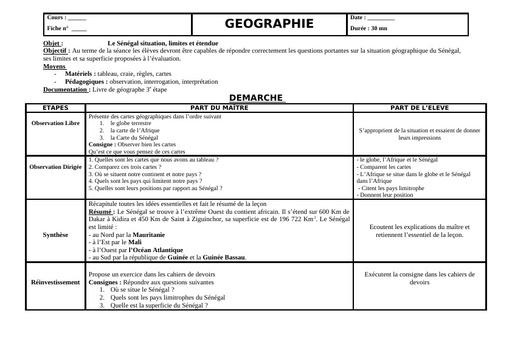
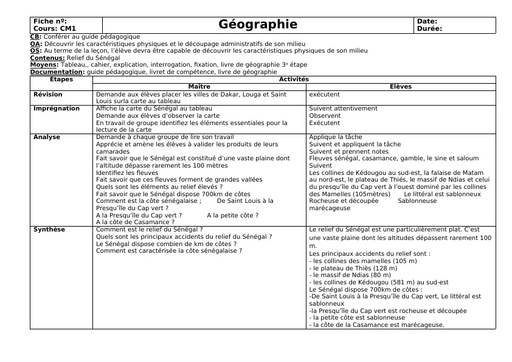
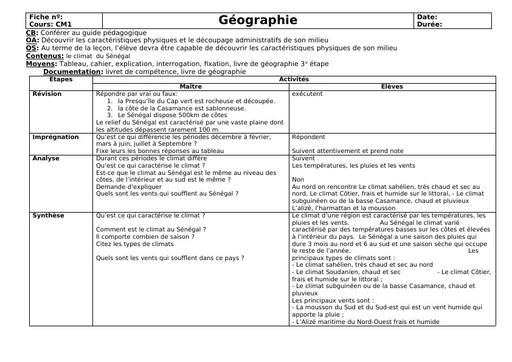
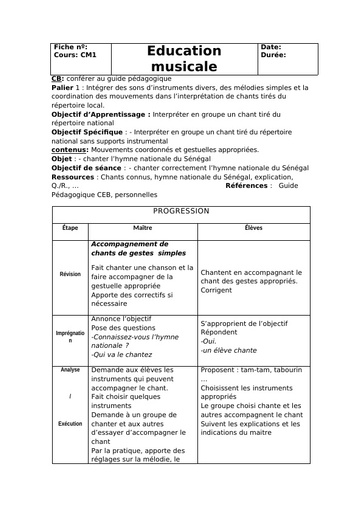
Infos

- Clics : 15218
Mode opératoire des inscriptions aux examens du BEPC et BAC session 2022, téléchargez en dessous:
pdf mode opératoire des inscriptions aux bepc bac 2022.pdf (1.54 MB)

- Clics : 2338
pdf FILIERES D'ORIENTATION DES UNIVERSITES PUBLIQUES.pdf (452 KB)

- Clics : 3213
L'Ambassades des USA en Côte d'Ivoire informe du lancement de sa prestigieuse bourse d'études Community College Initiative Programme (CCI) pour la session 2022-2023 pour les candidats de niveau Bac+2/3/4.
Pour plus d'informations sur le programme, visite le site de l'Ambassades des USA
Les candidatures doivent être envoyées par courrier électronique avant le 31 décembre 2021.

- Clics : 9504
Voici les dates des congés
Congés de Toussaint : du vendredi 29 octobre, après les cours du soir au dimanche 7 novembre 2021 inclus.
Congés de Noel et de Nouvel An : du vendredi 17 décembre 2021, après les cours du soir au dimanche 2 janvier 2022 inclus.
Congés de Février : du vendredi 11 février 2022, après les cours du soir au dimanche 20 février 2022, inclus.
Grandes vacances : du vendredi 29 juillet 2022 au dimanche 11 septembre 2022 inclus.


- Clics : 1278
La carotte fait partie des légumes les plus consommés en France. Pour cause, sa saveur douce et sucrée se prête à toutes les associations en cuisine et séduit les petits comme les grands. Ce succès est une excellente nouvelle puisque le profil nutrition de la carotte est remarquable et unique.
Caractéristiques de la carotte
- Excellente source de bêta-carotène ;
- Source de fibres douces ;
- Bonne teneur en vitamines du groupe B ;
- Favorise la santé des yeux et de la peau ;
- Fort pouvoir antioxydant.
Valeurs nutritionnelles et caloriques de la carotte
Pour 100 g de carotte crue :
|
Nutriments |
Teneur moyenne |
|
Calories |
40 |
|
Protéines |
0,63 g |
|
Glucides |
7,6 g |
|
Lipides |
0,2 g |
|
Fibres alimentaires |
2,7 g |
Zoom sur les micronutriments contenus dans la carotte
- La carotte regorge de vitamines et minéraux essentiels pour la santé, parmi lesquels nous pouvons citer :
- Vitamine A : la carotte (crue ou cuite) et le jus de carotte sont d’excellentes sources de vitamine A ;
- Vitamine B6 : le jus de carotte est une bonne source de vitamine B6. La carotte crue ou cuite en est une source ;
- Vitamine K : le jus de carotte est une bonne source de vitamine K ;
- Vitamine B1 (thiamine) : le jus de carotte est une source de vitamine B1 ;
- Vitamine B2 (riboflavine) : le jus de carotte est une source de vitamine B2 ;
- Vitamine B3 : la carotte crue est une source de vitamine B3 ;
- Vitamine C : les carottes crues sont une source de vitamine C ;
- Vitamine E : la carotte cuite et le jus de carotte sont des sources de vitamine E ;
- Fer : le jus de carotte est une source de fer ;
- Phosphore : le jus de carotte est une source de phosphore ;
- Potassium : le jus de carotte est une source de potassium.
Les bienfaits de la carotte
La couleur foncée de la carotte provient de ses très nombreux pigments. Ils contribueraient à prévenir plusieurs maladies, dont les maladies cardiovasculaires et certains cancers.
Maladies cardiovasculaires
Deux études chez l’animal ont montré que la consommation de carottes agissait sur certains facteurs favorisant la santé cardiovasculaire. Ainsi, consommer des carottes (ou du jus, mais dans une moindre mesure) améliorerait la capacité antioxydante et le taux de vitamine E dans le sang, en plus de diminuer le cholestérol et les triglycérides du foie et dans le sang.
Cancer
La consommation de carottes aurait des effets protecteurs contre le cancer du poumon. Une étude effectuée auprès de plus de 120 000 femmes a conclu que celles qui consommaient de 2 à 4 portions de carottes par semaine présentaient 40% moins de risque de souffrir d’un cancer du poumon comparativement à celles qui n’en consommaient pas. Avec une consommation de 5 portions ou plus, la diminution du risque atteignait 60%.
Par ailleurs, une étude d’observation a permis de constater que les personnes qui consommaient 2 portions ou plus de carottes ou d’épinards par semaine avaient 44% moins de risque d’avoir un cancer du sein que celles qui n’en consommaient pas.
Cataractes
Deux études observationnelles ont conclu à une diminution de la prévalence de cataractes chez les hommes et les femmes ayant davantage d’alpha et de bêta-carotène dans le sang. Les mêmes résultats ont été observés chez ceux qui consomment le plus de lutéine et de zéaxanthine. Tous ces composés sont présents dans la carotte.
Pouvoir antioxydant
Les principaux caroténoïdes retrouvés dans la carotte (crue, cuite ou en jus) sont le bêta-carotène, la lutéine et le zéaxanthine. Les caroténoïdes sont des composés ayant, entre autres, des propriétés antioxydantes, c’est-à-dire qu’ils sont capables de neutraliser les radicaux libres du corps. La consommation d’aliments riches en caroténoïdes serait reliée à un risque moindre de souffrir de plusieurs maladies, comme le cancer, les maladies cardiovasculaires et certaines maladies liées au vieillissement, par exemple la cataracte. Plusieurs caroténoïdes sont également des précurseurs de la vitamine A, c’est-à-dire que le corps les transforme en vitamine
A selon ses besoins.
De plus, les caroténoïdes auraient un effet protecteur contre le cancer, puisque les aliments qui en contiennent diminueraient les dommages oxydatifs à l’ADN. Lorsque l’ADN est endommagé, il peut y avoir un plus grand risque de cancer. Il est également démontré que les personnes souffrant de fibrose kystique présentent des taux sanguins de caroténoïdes plus bas que les limites normales. Quelques études ont révélé que la prise de suppléments de bêta-carotène par des patients atteints de fibrose kystique améliorait leur capacité antioxydante plasmatique. À ce jour, aucune étude n’a toutefois évalué les effets de la consommation de carottes sur les taux de caroténoïdes des personnes atteintes.
Fibres alimentaires
Des auteurs ont avancé que l’apport simultané des fibres et des caroténoïdes, tous deux présents dans la carotte, maximiserait l’effet protecteur de ce légume. En effet, il a été démontré que certains types de fibres, notamment les fibres solubles, pouvaient réduire le cholestérol et prévenir le processus d’athérosclérose chez l’animal ainsi que chez l’humain. Au cours de l’étude, le jus de carotte (qui contient peu de fibres) a eu moins d’effet sur les lipides sanguins, comparativement à la consommation de carottes. L’effet de synergie entre les 2 composés pourrait expliquer, en partie, ce phénomène.
Une charge glycémique à relativiser
Bien que l’index glycémique de la carotte cuite soit élevé, sa charge glycémique, elle, est plutôt faible, car la quantité de glucides d’une portion normale est modérée. La consommer, crue ou cuite, ne constitue donc pas un frein à la perte de poids. De plus, ses avantages nutritionnels sont trop importants pour que l’on s’en prive. À noter que la carotte crue est plus sucrée que la carotte cuite.
Le mot du nutritionniste
Pour mieux assimiler les caroténoïdes des carottes, prenez-les avec une source de gras, par exemple, un peu d’huile, des noix ou du fromage. Pourquoi? Parce que les caroténoïdes sont des composés liposolubles (solubles dans le gras). Aussi, faites-les cuire car la cuisson semble également augmenter leur absorption.
Comment bien choisir la carotte ?
La carotte appartient à la grande famille des apiacées, tout comme le céleri, le persil ou encore la coriandre. Elle serait originaire d’Europe de l’Ouest et d’Asie, bien que sa consommation se soit rapidement étendue à tous les continents. Les carottes sont disponibles une grande partie de l’année sur les étals, pour notre plus grand bonheur.
Carte d’identité de la carotte
- Famille : apaisées ;
- Origine : Europe et Asie ;
- Saison : août à mars ;
- Couleur : orange, rouge, blanche ;
- Saveur : douce et sucrée.
La couleur, un paramètre important
Les carottes marron contiendraient 2 fois plus de bêta-carotène que les carottes orange, tandis que les jaunes en contiendraient très peu et les blanches, pas du tout. La carotte marron donne l’impression d’être plus sucrée que la carotte orange dont le goût est masqué en raison de ses composés volatils. Cependant, la quantité de glucides totaux dans ces carottes ne diffère pas de façon significative d’une variété de carotte à l’autre. Les carottes blanches contiennent très peu de vitamine C, contrairement aux carottes orange ou marron, qui en contiendraient le plus.
Utiliser la carotte comme coupe-faim naturel ?
Les personnes qui suivent un régime amaigrissant peuvent essayer de tromper une faim passagère en croquant 1 ou 2 carottes. C'est aussi une bonne façon de passer sa rage quand on vient d'arrêter de fumer.
Conserver la carotte
La carotte se conserve dans le bac à légumes du réfrigérateur quelques jours, jusqu’à 10 jours dans le meilleur des cas. Elle se conservera encore mieux si ses fanes sont conservées séparément. Une fois cuite ou blanchie, elle peut être placée au congélateur puis conservée plusieurs mois.

- Clics : 1418
L'avocat, ce fruit originaire du Mexique, est plutôt riche en matière grasse, mais il compte de nombreux bienfaits pour notre santé. Voici 10 bonnes raisons de l'inviter dans votre assiette.
1. Des fibres pour la digestion
Si votre digestion est parfois un peu compliquée, mangez de l'avocat. Un avocat contient en effet en moyenne 7% de fibres, ce qui facilite le transit intestinal !
2. L'avocat, un excellent coupe-faim
Outre ses vertus digestives, l'avocat a une autre qualité : les acides gras qu'il contient donnent rapidement au cerveau de celui qui le mange le signal de la satiété !
3. Des phytostérols pour faire baisser le cholestérol
L'avocat agit sur le taux de cholestérol de deux manières distinctes. D'abord, il contient des phytostérols qui réduisent le LDL, appelé mauvais cholestérol. Ensuite, il contient aussi de l'acide oléique qui augmente le bon cholestérol, HDL !
4. L'avocat a du cœur
L'avocat est gras, c'est évident. Sauf que les graisses qu'il contient sont des acides gras insaturés, qui sont excellents pour le système cardio-vasculaire.
5. L'avocat aussi bon que les carottes
On le sait, les carottes sont réputées être bonnes pour la vue. Eh bien l'avocat aussi ! Il contient également des caroténoïdes, en l'occurrence, la lutéine.
6. Le plein de vitamines C et E
L'avocat contient de nombreuses vitamines, dont les vitamines C et E, et d'autres vitamines dont on manque souvent dans notre alimentation.
7. Avocat : vitamine K
La vitamine K que contient l'avocat impacte positivement la glycémie. C'est un aliment conseillé aux diabétiques, notamment.
8. Des vertus anti-cancer supposées
Ne nous emballons pas trop sur le sujet : certaines études prétendent que l'avocat a des vertus préventives anti-cancer, notamment le cancer de la prostate. Mais cela ne reste pas prouvé. Aucune étude n'affirme le contraire, c'est l'essentiel.
9. Du magnésium en quantité
L'avocat contient également du magnésium et du potassium, en plus des autres vitamines. Excellent pour les femmes enceintes qui souffrent de carences vitaminiques !
10. Un anti-inflamatoire naturel
Les vertus anti-oxydantes de l'avocat sont indiquées pour contenir ou réduire les inflammations, notamment celles de l'endomètre, durant les règles.
Bibliographie:

- Clics : 1091
Bon au goût et pour le coeur
Comme tous les fruits, les dattes contiennent des vitamines, en particulier des vitamines A, B1, B2, B3, B5. Ces fruits sont riches en minéraux, notamment en potassium, magnésium et fer. Les dattes vous donneront une recharge d’énergie par sa teneur en glucose, fructose et saccharose. Leur consommation est privilégiée chez les sportifs et personnes âgées. La présence de fibres et d’acides aminées dans ce fruit favorise la digestion. C’est un régulateur du transit intestinal et un aliment laxatif.
Fraîches, elles sont riches en anti-oxydant, grâces à des dérivés de la carotènoïde ( béta-carotène et provitamine A). Cela favorise la construction de défenses immunitaires. Sèches, la phase de déshydratation fait perde une partie de cette propriété.
Avec 50 grammes de dattes, soit 6 à 8 fruits, vous nourrissez vos muscles avec l’apport de glucides (96% de l’aliment en contient). Avec cette quantité de fruits, vous fournissez à votre corps 10% de ses apports journaliers recommandés en minéraux. Mais également un quart du besoin quotidien en fibres alimentaires.
Une étude, menée par des chercheurs du centre médical technologique de Rambam, en Israël, mentionne une association fructueuse entre les dattes et le jus de grenade pour prévenir le risque de maladies cardio-vasculaires. Ces scientifiques ont étudié les cellules artérielles de souris avec un fort taux de cholestérol. L’administration d’un cocktail de jus de grenade et de dattes (fruits et graines) ont fait chuter le stress oxydant sur les parois artérielles et le cholestérol artériel. Cette étude, publiée en mars 2015 dans la revue Food and Function, révèle une combinaison des plus protectrices pour le coeur.
L’association de ces fruits prévient l’apparition de plaques de cholestérol sur les parois des artères et donc de l’athérosclérose, selon les scientifiques au Technion. Bien que riche en sucre, les chercheurs n’ont observé aucune hausse du taux de glycémie (ou taux de glucose) dans le sang.
Un moment pour les déguster ?
Entre les repas, quelques dattes vous donneront un regain d’énergie. Elles sont facile à manipuler et à transporter. Cependant, elles peuvent servir d’encas au goûter si vous les préparez en compote; sans avoir à les cuire, juste à mixer. Leur texture en fait un aliment simple à réduire en une sorte de purée. Vous pouvez écraser six à huit dattes et ajouter quelques amandes. Elles s’associeront tout autant à des purées de sésames ou de noisettes.
Bibliographie:

- Clics : 1217
On trouve les dattes dans les palmiers dattiers. En Afrique du Nord et au Moyen-Orient on en met dans de nombreux plats, sèches ou fraîches. En France, on les mange plutôt sèches. Mais nous devrions en consommer plus souvent car ces fruits sont très riches en vitamines, en fibres et en antioxydants.
1. La datte est riche en glucides et pauvre en graisses
La datte est excellente pour la santé car elle est riche en fructose, dextrose, saccharose, maltose. Des glucides qui sont de vraies sources d’énergie pour l’organisme. Ces glucides permettent aussi de lutter efficacement contre l’hypertension artérielle. Par ailleurs, elle est pauvre en graisse. Elle n'en contient pratiquement pas.
2. La datte est riche en fibres
Nous le savons, il est indispensable de manger des aliments riches en fibres pour rester en bonne santé. Les dattes permettent de favoriser une bonne digestion et combattent les constipations passagères. Les aliments riches en fibres permettent aussi de conserver les intestins en bonne santé.
3. La datte est riche en oligo-éléments
La datte est également une source d’oligo-éléments. Elle contient en effet du cuivre, du zinc ou encore du fer. On recommandera donc aux personnes qui souffrent d’anémie de ne pas hésiter à en consommer. Dans 100 grammes de datte, on trouve 0,90 g de fer, soit l’équivalent de 11 % de l’apport quotidien recommandé.
4. La datte est riche en acides aminés
La date contient aussi des acides aminés comme l’alanine, l’arginine, la glycine, la serine, ou la valine. Ces acides aminés ont de nombreuses vertus, comme celles de réduire la pression artérielle ou les douleurs liées aux articulations. Ils peuvent aussi contribuer à l’augmentation de la masse musculaire.
5. La datte est riche en antioxydants
La datte doit aussi être consommée régulièrement car elle est riche en antioxydants. Les caroténoïdes et les composés phénoliques sont très utiles pour lutter contre l’accumulation de graisses dans l’organisme, notamment au niveau des artères. Les antioxydants permettent également de lutter contre le vieillissement des cellules.
6. La datte est riche en minéraux
Il ne faut pas oublier que la datte est également riche en minéraux. On trouve en effet du potassium, du magnésium, du phosphore ou encore du calcium dans les dattes. Or une alimentation riche en potassium permet de réduire la pression artérielle ainsi que les risques d’accident vasculaire cérébral (AVC).
7. La datte est riche en vitamines
C’est aussi pour ses vitamines qu’il faut consommer les dattes. On trouve en effet dans ce fruit des vitamines C, E, B2 et B3, mais aussi A1, B1, B5, B6 et K. La vitamine B6 est par exemple connue pour améliorer les performances du cerveau. Quant à la vitamine E, elle peut retarder ou prévenir les maladies coronariennes.
8. La datte est riche en protéines
Les protéines présentes dans la datte font d’elle un fruit excellent pour les muscles et les os et permettent, par ailleurs, de brûler les graisses. Les protéines permettent aussi de réguler l’appétit. Mais une alimentation riche en protéines doit être accompagnée d’une activité physique régulière.
9. La datte combat la fatigue
Grâce à tous ces nutriments, la datte sera excellente pour combattre la fatigue et pour renforcer votre système immunitaire. Manger des dattes avant l’arrivée de l’hiver permettra donc à l'organisme de mieux se protéger contre les agressions extérieures. Elle offre un véritable apport énergétique recommandé chez les grands sportifs.
10. La date réduit la douleur de l’accouchement
Dernier bienfait insoupçonné de la datte : elle réduit les douleurs de l’accouchement. C’est ce que révèle une étude menée par une équipe de chercheurs de l’Université de Jordanie. Selon ces travaux, une alimentation riche en dattes permettrait également de réduire les saignements et de mieux gérer l’après-accouchement.
Bibliographie:

- Clics : 2505
Préinscriptions dans les universités publiques et privées et dans les grandes écoles privées, au titre de l’année universitaire 2021-2022 se font sur la plate-forme : orientationsup.net
Le Ministre informe que l’opération a débuté à partir du 10 août et prend fin le 31 août 2021, à minuit, délai de rigueur.

- Clics : 1448
Rien de pire que de commencer l'année scolaire dans le stress. Prendre un bon rythme dès le départ vous permettra de tenir sur la durée. Découvrez 10 conseils pour bien appréhender cette nouvelle étape.
Pour un début d'année sans stress, dormez bien
Le sommeil est primordial pour mieux gérer son stress. En étant fatiguée, vous risquez en effet d'avoir du mal à faire face aux difficultés. Bien dormir vous permettra de rester en forme et prête à affronter chaque journée avec dynamisme.
Pour un début d'année sans stress, aménagez un espace de travail zen
Un espace de travail agréable et bien organisé vous permettra d'être plus efficace. Si vous n'habitez pas seule, évitez d'installer votre bureau dans une pièce bruyante. Préférez une pièce éloignée de toute distraction, et optimisez votre rangement de façon à bien vous y retrouver.
Pour un début d'année sans stress, accordez-vous de vraies pauses
Faire des pauses régulières : voici l'une des meilleures techniques anti-stress. Vous ne serez pas plus productive en enchaînant des heures de travail sans lever le nez de votre bureau. Au contraire, prenez le temps de vous ressourcer en sortant à l'extérieur pendant quelques minutes. Dans la journée, accordez-vous au moins 15 minutes pour faire une activité qui vous plaît : dessin, musique...
Pour un début d'année sans stress, organisez votre planning
Dès la rentrée, pensez à établir un planning sur lequel vous noterez tous les événements importants de l'année, comme vos dates d'examens par exemple. Chaque jour, n'hésitez pas à faire une "to do list" : vous verrez ainsi ce que vous avez à faire, et vous serez sûre de ne rien oublier.
Pour un début d'année sans stress, ne vous comparez pas aux autres
Chacun avance à son rythme : il vous faudra peut-être un peu de temps pour trouver le vôtre. Dans tous les cas, évitez de vous comparer aux autres ! Chacun travaille de manière différente, il est donc inutile d'essayer d'adopter l'organisation de quelqu'un d'autre. Elle ne vous conviendrait peut-être tout simplement pas.
Pour un début d'année sans stress, laissez-vous un temps d'adaptation
Après plusieurs semaines de vacances, n'imaginez pas reprendre directement un rythme effréné : allez-y étape par étape. Prenez le temps de vous organiser tranquillement, en augmentant petit à petit votre volume de travail. Vouloir tout faire à fond dès les premiers jours risquerait surtout de générer un stress inutile.
Pour un début d'année sans stress, comptez sur vos amis
La reprise des cours ne doit pas être un prétexte pour rester enfermée chez soi. Le week-end et quand vous avez un peu de temps libre, n'hésitez pas à en profiter pour voir vos amis et décompresser.
Pour un début d'année sans stress, mangez équilibré
Dès les premiers jours, prenez le temps de cuisiner. Inutile de passer des heures derrière les fourneaux pour concocter de bons petits plats équilibrés : ils auront un vrai impact positif sur votre stress. Ils vous apporteront ainsi toute l'énergie nécessaire à votre bien-être. Au cours de la journée, n'hésitez pas à prendre une petite collation équilibrée pour tenir jusqu'au soir.
Pour un début d'année sans stress, faites du sport en extérieur
En plus d'être excellent pour la santé, le sport est parfait pour éliminer le stress et oublier ses problèmes. N'hésitez pas à pratiquer régulièrement une activité physique qui vous plaît.
Pour un début d'année sans stress, chassez les idées négatives
Vous avez tendance à toujours voir le mauvais côté des choses ? Plutôt que de vous demander si vous allez avoir vos examens en fin d'année, pensez que vous avez tous les atouts pour réussir ! Positiver est particulièrement important pour rester zen et motivée.

- Clics : 1478
La rentrée peut être vue comme une période stressante, pour les parents comme pour les enfants. En effet, ce moment de l’année marque la fin des grandes vacances, l’arrivée de l’hiver, et le retour à un rythme de travail un peu monotone. Pour éviter ce fameux coup de blues de la rentrée et être d’humeur positive et motivée dès le commencement des cours, Le Bon Binôme vous prodigue quelques conseils en ce mois d’Août.
Avant la rentrée
La rentrée se prépare, comme tout grand événement. Qui dit nouvelle année scolaire dit nouvelles résolutions. Il faut être prêt physiquement mais aussi mentalement :
1 – Ranger sa chambre pour commencer l’année à tête reposée
La chambre est l’espace de travail par excellence. Par conséquent, on ne peut traiter cette pièce avec négligence. Un bureau mal rangé aurait même tendance à diminuer la productivité ! Afin d’éviter cela, on organise son espace de travail et on le garde propre, stylos à disposition et cahiers soigneusement rangés à portée de main.

2 – Acheter ses fournitures
Il ne faut surtout pas s’en occuper la veille de la rentrée, sous peine de trouver des rayons déjà bien vides. Une fois les fournitures achetées, il faut bien les organiser et faire en sorte qu’elles soient à portée de main quand on en a besoin. Pour ce qui est du choix, il vaut mieux prendre les fournitures avec lesquelles on se sent le plus à l’aise (cahier de texte ou agenda, stylo à billes ou stylo plume, un sac à dos confortable..). Voir les fournitures scolaires en seconde.
3 – Ecrire ses résolutions
Cela peut paraître inutile à première vue, mais il est toujours bon d’avoir une petite note nous rappelant les objectifs que l’on s’est fixés avant la rentrée. Ainsi on ne les oublie pas une fois dans le rush. Ils peuvent être de différents types : santé (se coucher moins tard, boire plus d’eau,…) ou productivité (relire ses cours 5 minutes chaque soir, s’avancer en vue des prochains examens…).
4 – Continuer à étudier pendant l’été
Ne pas perdre le rythme, c’est important ! Bien sûr les vacances sont faites pour se détendre et se reposer en vue de l’année scolaire qui va suivre. Néanmoins, des petits exercices pour ne pas perdre la main s’avèrent être très efficaces et permettent de travailler sa concentration.
Pendant et après la rentrée
1 – Bien petit-déjeuner
Le petit-déjeuner est le repas le plus important de la journée. Il vous donne les forces nécessaires pour rester actif et concentré toute la journée, alors ne le sous-estimez pas ! En effet certains aliments sont même bons pour la mémoire. Quand vous travaillez, votre cerveau puise dans votre énergie, vous connaissez le proverbe ! Un esprit sain dans un corps sain.
2 – Ficher / Relire ses cours un peu tous les soirs
Le meilleur moyen de travailler ses cours est de les relire un peu chaque soir. 5 minutes par cours suffit amplement ! L’important est de prendre cette habitude, qui vous aidera en période d’examen. En effet, être régulier dans la relecture de son travail permet d’en mémoriser l’essentiel. Cela vous aidera d’autant plus pour arriver calme et serein à l’examen.
3 – Etre prêt pour chaque cours du lendemain, apporter les bonnes fournitures, ne pas oublier son manuel
Avant de vous coucher, rendez-vous un dernier service en préparant votre sac et vos vêtements pour le lendemain. Vous évitez ainsi de perdre du temps le matin, ce qui vous permet de dormir un peu plus longtemps ! Le fait de ne pas être dans la précipitation matinale vous permettra d’oublier un manuel nécessaire pour un cours, et d’apporter les fournitures propres à chaque matière étudiée le lendemain.
4 – Prendre un bon rythme de sommeil avec un temps calme le soir
La concentration en cours passe évidemment par un rythme de sommeil constant et assez long pour récupérer des efforts fournis durant la journée. Prenez un temps calme le soir pour lire et vous détendre, avant de dormir assez longtemps pour avoir un sommeil dit “régénérateur” (il faut avoir au moins 4 cycles de 2h pour trouver ce type de sommeil).
Besoin d’un soutien scolaire pour bien démarrer l’année ? Le Bon Binôme vous propose des solutions ajustées et efficaces.
Bibliographie:
https://lebonbinome.fr/bien-commencer-lannee-scolaire
5 – S’habituer à se coucher et se lever plus tôt pour reprendre un bon rythme
Dans la semaine qui précède la rentrée, il est de bon usage de se ré-habituer à un rythme de sommeil normal. Terminés les couchers tardifs et les grasses matinées ! En effet le soir on préférera se détendre avec un peu de lecture avant de dormir.
6 – Identifiez votre trajet pour l’école en avance
Travailler son trajet en avance vous évitera de stresser le jour J ! Identifiez les différents itinéraires possibles, ou les personnes qui pourront faire le chemin avec vous le matin. En effet le risque de se perdre le jour de la rentrée n’est pas nul.

- Clics : 1446
La rougeole est une maladie virale très contagieuse. Une éruption cutanée précédée par une rhinite, une conjonctivite, une toux et une fièvre modérée caractérisent la maladie. Le point sur la rougeole, son diagnostic et sa prise en charge.
La rougeole, qu'est-ce que c'est ?
La rougeole est la fièvre éruptive qui atteint le plus grand nombre d'enfants dans le monde. Ses complications, rares dans les pays occidentaux, sont fréquentes dans le tiers monde et sont responsables d'une très lourde mortalité.
Causes
La rougeole est liée à un type de virus appelé paramyxovirus. Elle sévit sous forme d'épidémies en hiver et au printemps dans les pays tempérés. Les enfants de moins de 6 mois sont en général protégés par les anticorps de leur mère (si elle a eu la rougeole ou si elle a été vaccinée). La contamination s'effectue par la propulsion des gouttelettes de salives des sujets infectés. Le malade est contagieux 4 jours avant l'éruption. Le virus disparaît du sang 4 jours après le début de l'éruption.
Symptômes de la rougeole
La maladie s'observe habituellement à l'âge préscolaire. L'incubation est d'environ 10 à 12 jours1 après la contagion. Elle met 3 jours pour progresser jusqu'aux mains et aux pieds, persistent 5 à 6 jours. Les signes de la maladie sont les suivants :
- Fièvre élevée ;
- Conjonctivite ;
- Œdème des paupières ;
- Yeux bouffis, rouges, larmoyants ;
- Écoulement nasal ;
- Toux sèche ;
- Signe de Köplik qui permet le diagnostic : Petites taches blanches, grosses comme une tête d'épingle, sur une muqueuse rouge à la face interne des joues en regard des prémolaires.
- Eruption rougeoleuse : Trois ou quatre jours après le signe de Köplik, des petites plaques rouges plus ou moins en relief de quelques millimètres de diamètre confluent en larges plages mais laissant toujours entre elles des intervalles de peau saine. L'éruption débute sur le visage derrière les oreilles et s'étend progressivement.
Au cours de cette phase éruptive, la fièvre reste élevée, la toux et le "catarrhe oculo-oto-naso-pharyngo-laryngo-intestinal" persiste (écoulement oculaire, otite, rhinite, angine, laryngite, diarrhée).
L'enfant est très fatigué. Lorsque l'éruption s'efface, elle fait place à une desquamation fine visible quelques jours. La fièvre disparaît sauf en cas de complications. La convalescence s'étend sur une dizaine de jours, l'enfant restant fatigué.
Complications
Les taux de complications varient selon l'âge, la région géographique, la santé nutritionnel et l'état immunitaire du patient2,3.
Elles font toute la gravité de la maladie. Ce sont les suivantes2,3 :
- Otites moyenne aiguë (7 à 9% des cas2) et laryngites ;
- Bronchites, pneumopathies (pneumonie dans 1 à 6% des cas2);
- Diarrhées (dans 8% des cas) ;
- Rougeole pulmonaire maligne, pouvant entraîner une détresse respiratoire et parfois la mort ;
- Pneumopathie séquellaire ;
- Staphylococcies pulmonaires ;
- Broncho-pneumopathie bactérienne ;
- Encéphalite aiguë morbilleuse (1 cas sur 1 000 rougeoles) ;
- Panencéphalite sclérosante subaiguë de Von Bogaert .
La méningo-encéphalite de rougeole
Elle guérit sans séquelle dans 60 % des cas. Les autres enfants vont décéder ou survivre au prix de séquelles neuropsychiques sévères.
Elle est imprévisible et sans rapport avec la gravité de la rougeole. Le plus souvent, son début se situe entre le 3 e et le 7 e jour de l'éruption.
Le début est brutal par de la fièvre et des troubles neurologiques divers :
- Convulsions ;
- Troubles de la conscience (obnubilation ou coma) ;
- Troubles neurovégétatifs ;
- Troubles psychiques (prostration, indifférence, agitation, hostilité, délire etc.) ;
- Troubles neurologiques focalisés ( paralysie faciale, ophtalmoplégie, hémiplégie, aphasie etc.) ;
- Troubles extra-pyramidaux ( hypertonie, tremblements etc.) ;
- Troubles de l'équilibre (ataxie, nystagmus etc.).
La panencéphalite sub-aiguë sclérosante de Dawson ou de Van Bogaert (S.S.P.E.)
C'est une complication tardive de la rougeole, survenant en moyenne 7 ans après celle-ci, et toujours mortelle en 1 à 2 ans.
Cette maladie est caractérisée par une très longue période d'incubation (plusieurs années) et la persistance du virus chez l'enfant durant la maladie clinique apparente.
Elle touche l'enfant entre 5 et 12 ans et sa fréquence est de l'ordre de 1/1 000 000. Elle survient plus souvent chez le garçon que chez la fille et dans 85 % des cas, et dans les zones rurales. La cause exacte de la maladie est inconnue.
Bibliographie:
https://www.doctissimo.fr/html/sante/encyclopedie/sa_1271_rougeole.htm

- Clics : 1517
La varicelle fait partie des maladies infantiles les plus courantes. Très contagieuse, elle se propage à vitesse grand V entre les enfants : presque 90 % des enfants attrapent ainsi la varicelle avant l’âge de 8 ans. Ce qui n’est pas forcément un drame… En effet, la varicelle du jeune enfant est, sauf circonstances exceptionnelles, bien moins grave que celle de l’adulte. Il n’en est pas moins essentiel de la reconnaître au plus tôt chez bébé et de la soigner !
Comment bébé attrape-t-il la varicelle ?
La varicelle est due à un virus de la famille de l’herpès : l’herpès zoster. Le virus se propage le plus souvent via des petites gouttes de salive ou de mucus rejetées dans l’air lors d’un éternuement. Porté par l’air, le virus peut se propager de pièce en pièce. Il suffit ainsi qu’un seul enfant soit atteint pour contaminer toute une crèche ou plusieurs classes d’une école… Plus rarement, la contagion peut être due à la consommation d’aliments contaminés ou à un contact direct avec les boutons d’un enfant contagieux.
Varicelle : les symptômes chez le bébé
Les symptômes de la varicelle chez bébé mettent une quinzaine de jours à apparaître après la contamination. Bébé a de la fièvre, il est très fatigué et peut avoir le nez qui coule. Sur sa peau apparaissent des boutons rouges qui évoluent au fil des jours. Après la rougeur, ces petites lésions évoluent en vésicules, se remplissent de liquide (qui contient beaucoup de virus) et finissent par former des croûtes. Des boutons de stades différents sont présents sur tout le corps et ils démangent beaucoup.
Il arrive aussi que bébé soit contaminé in utero. Cela survient si la mère attrape la varicelle durant les 5 premiers mois de grossesse ou peu de jours avant l’accouchement. Les conséquences de la combinaison "grossesse et varicelle" peuvent être lourdes pour l’enfant (graves malformations, voire décès du bébé). Ce cas de figure est heureusement très rare : 9 mamans sur 10 ayant eu la varicelle durant l’enfance, elles sont immunisées contre le virus.
Comment reconnaître et diagnostiquer la varicelle chez le bébé ?
Le diagnostic de la varicelle du jeune enfant se fait habituellement dans le cabinet d’un pédiatre ou d’un médecin généraliste. Le médecin va commencer par analyser les symptômes cliniques : prise de température, recherche des boutons… Ce n’est pas toujours aisé : certains enfants n’ont qu’un seul et unique bouton de varicelle. D'autres, moins chanceux, en ont partout : entre les orteils, sur le cuir chevelu et même dans la bouche !
D'ordinaire, le simple examen des boutons ‒ et le fait qu’il y ait une épidémie de varicelle dans la région ‒ permet au médecin d’établir son diagnostic. En cas de doute, il fait un prélèvement du liquide contenu dans les boutons pour analyse. Si l’enfant est aussi sujet à de vives douleurs au ventre ou à la tête, le médecin recherche une éventuelle (et rare) complication de la varicelle comme une encéphalite. Ces complications ne concernent que les bébés au système immunitaire déficient.
Fièvre, boutons qui démangent : comment soigner et soulager bébé ?
Pour prévenir la varicelle chez bébé, il existe un vaccin anti-varicelle très efficace pour le protéger. La vaccination peut se faire en urgence dans les 2 ou 3 jours suivant sa rencontre avec un enfant contagieux. Si bébé a déjà la varicelle, il s’agit surtout de soigner les symptômes. La fièvre doit ainsi être combattue avec du paracétamol (pas d’aspirine en cas de varicelle !) et en hydratant bébé régulièrement.
Autre priorité : empêchez votre petit de se gratter, sinon gare aux cicatrices définitives ! En plus, se gratter favorise la surinfection… Un traitement homéopathique ou des antihistaminiques aident à diminuer les démangeaisons de bébé.
Une à deux douches par jour, courtes et tièdes, peuvent le soulager en procurant un effet apaisant immédiat. Mettez-lui de préférence des vêtements amples et coupez-lui les ongles. En cas de force majeure, vous pouvez également mettre des moufles à votre petit pour l’empêcher de se gratter ! S’il y a surinfection malgré tout, le médecin mettra bébé sous antibiotiques.
Bibliographie
https://www.parents.fr/bebe/sante/eczema-et-problemes-de-peau/bebe-a-la-varicelle-77735